درمانهای سرطان سینه همیشه بهتر میشوند و مردم امروزه گزینههای بسیار بیشتری از همیشه دارند. با انتخاب های بسیار، ایده خوبی است که تا آنجا که می توانید در مورد مواردی که می توانند بیشترین کمک را به شما کنند یاد بگیرید.
تمام درمانهای سرطان سینه دو هدف اصلی دارند:
برای خلاص شدن بدن تا حد امکان از شر سرطان، در حالت ایده آل - برای جلوگیری از عود بیماری
چگونه می توانم بدانم کدام درمان سرطان سینه را انتخاب کنم؟
پزشک قبل از اینکه درمانی را برای شما توصیه کند به چند نکته فکر می کند:
نوع سرطان سینه شما
اندازه تومور و میزان گسترش سرطان در بدن شما، مرحله بیماری شما نامیده می شود
آیا تومور شما دارای چیزهایی به نام گیرنده های پروتئین HER2، استروژن و پروژسترون است یا ویژگی های خاص دیگر
اینکه آیا سرطان سینه شما با جهش های ژنتیکی خاصی مرتبط است یا خیر
سن شما، یائسگی، سایر شرایط سلامتی که دارید، و ترجیحات شخصی شما نیز در این فرآیند تصمیم گیری نقش دارند.
اطلاعات عمومی در مورد سرطان سینه
سرطان سینه بیماری است که در آن سلول های بدخیم (سرطانی) در بافت های سینه تشکیل می شوند.
سابقه خانوادگی سرطان سینه و سایر عوامل خطر ابتلا به سرطان سینه را افزایش می دهد.
سرطان سینه گاهی اوقات به دلیل جهش های ژنی (تغییرات) ارثی ایجاد می شود.
استفاده از برخی داروها و سایر عوامل خطر ابتلا به سرطان سینه را کاهش می دهد.
علائم سرطان سینه شامل توده یا تغییر در سینه است.
آزمایشاتی که سینه ها را بررسی می کند برای تشخیص سرطان سینه استفاده می شود.
در صورت یافتن سرطان، آزمایشاتی برای مطالعه سلول های سرطانی انجام می شود.
عوامل خاصی بر پیش آگهی (احتمال بهبودی) و گزینه های درمانی تأثیر می گذارند.
سرطان سینه بیماری است که در آن سلول های بدخیم (سرطانی) در بافت های سینه تشکیل می شوند.
سینه از لوب ها و مجاری تشکیل شده است. هر سینه دارای 15 تا 20 بخش است که لوب نامیده می شود. هر لوب دارای بخش های کوچک تری به نام لوبول است. لوبول ها به ده ها بولب ریز ختم می شوند که می توانند شیر بسازند. لوب ها، لوبول ها و بولب ها توسط لوله های نازکی به نام مجرا به هم متصل می شوند.
هر سینه همچنین دارای رگ های خونی و عروق لنفاوی است. عروق لنفاوی حامل مایع تقریباً بی رنگ و آبکی به نام لنف هستند. عروق لنفاوی لنف را بین غدد لنفاوی حمل می کنند. غدد لنفاوی ساختارهای کوچک لوبیایی شکل هستند که در سراسر بدن یافت می شوند. آنها لنف را فیلتر می کنند و گلبول های سفید خون را ذخیره می کنند که به مبارزه با عفونت و بیماری کمک می کند. گروه هایی از غدد لنفاوی در نزدیکی سینه در زیر بغل (زیر بازو)، بالای استخوان ترقوه و در قفسه سینه یافت می شوند.
شایع ترین نوع سرطان سینه کارسینوم مجرای (DCIS) است که از سلول های مجاری شروع می شود. سرطانی که از لوب ها یا لوبول ها شروع می شود، کارسینوم لوبولار نامیده می شود و بیشتر از انواع دیگر سرطان سینه در هر دو پستان دیده می شود. سرطان سینه التهابی یک نوع غیر معمول سرطان سینه است که در آن پستان گرم، قرمز و متورم است.
برای اطلاعات بیشتر در مورد سرطان سینه، نگاه کنید به:
پیشگیری از سرطان سینه
غربالگری سرطان سینه
درمان سرطان سینه در دوران بارداری
درمان سرطان سینه مردانه
درمان سرطان سینه در دوران کودکی
سابقه خانوادگی سرطان سینه و سایر عوامل خطر ابتلا به سرطان سینه را افزایش می دهد.
هر چیزی که شانس ابتلا به بیماری را افزایش دهد، عامل خطر نامیده می شود. داشتن یک عامل خطر به معنای ابتلا به سرطان نیست. نداشتن عوامل خطر به این معنی نیست که سرطان نخواهید گرفت. اگر فکر می کنید در معرض خطر ابتلا به سرطان سینه هستید با پزشک خود صحبت کنید.
مرحله بندی سرطان سینه
هنگامی که پزشک شما سرطان سینه شما را تشخیص داد، برای تعیین میزان (مرحله) سرطان شما کار می کند. مرحله سرطان به تعیین پیش آگهی شما و بهترین گزینه های درمانی کمک می کند.
اطلاعات کامل در مورد مرحله سرطان ممکن است تا پس از انجام عمل جراحی سرطان سینه در دسترس نباشد.
آزمایشها و روشهای مورد استفاده برای مرحله سرطان سینه ممکن است شامل موارد زیر باشد:
آزمایشات خون، مانند شمارش کامل خون
ماموگرافی سینه دیگر برای بررسی علائم سرطان
ام آر آی سینه
اسکن استخوان
توموگرافی کامپیوتری (CT) اسکن
اسکن توموگرافی گسیل پوزیترون (PET).
همه زنان به همه این آزمایش ها و روش ها نیاز ندارند. پزشک بر اساس شرایط خاص شما و با در نظر گرفتن علائم جدیدی که ممکن است تجربه کنید، آزمایش های مناسب را انتخاب می کند.
مراحل سرطان پستان از 0 تا IV متغیر است که 0 نشان دهنده سرطان غیر تهاجمی یا موجود در مجاری شیر است. مرحله چهارم سرطان پستان که سرطان سینه متاستاتیک نیز نامیده می شود، نشان دهنده سرطانی است که به سایر نواحی بدن گسترش یافته است.
مرحله بندی سرطان سینه درجه سرطان شما را نیز در نظر می گیرد. وجود نشانگرهای تومور، مانند گیرنده های استروژن، پروژسترون و HER2. و اطلاعات عوامل تکثیر
عوامل خطر سرطان سینه شامل موارد زیر است:
سابقه شخصی سرطان مهاجم سینه، کارسینوم مجرای درجا (DCIS) یا کارسینوم درجای لوبولار (LCIS).
سابقه شخصی بیماری خوش خیم پستان (غیر سرطانی).
سابقه خانوادگی سرطان سینه در یکی از بستگان درجه یک (مادر، دختر یا خواهر).
تغییرات ارثی در ژنهای BRCA1 یا BRCA2 یا سایر ژنهایی که خطر ابتلا به سرطان سینه را افزایش میدهند.
بافت پستانی که در ماموگرافی متراکم است.
قرار گرفتن بافت پستان در معرض استروژن ساخته شده توسط بدن. این ممکن است ناشی از:
قاعدگی در سنین پایین.
سن بالاتر در اولین تولد یا هرگز زایمان نکردن.
شروع یائسگی در سنین بالاتر.
مصرف هورمون هایی مانند استروژن همراه با پروژسترون برای علائم یائسگی.
درمان با پرتودرمانی پستان یا سینه.
نوشیدن الکل.
چاقی.
سن بالا عامل خطر اصلی برای اکثر سرطان ها است. با افزایش سن احتمال ابتلا به سرطان افزایش می یابد.
سرطان سینه گاهی اوقات به دلیل جهش های ژنی (تغییرات) ارثی ایجاد می شود.
ژن های موجود در سلول ها حامل اطلاعات ارثی هستند که از والدین فرد دریافت می شود. سرطان سینه ارثی حدود 5 تا 10 درصد از کل سرطان سینه را تشکیل می دهد. برخی از ژن های جهش یافته مرتبط با سرطان سینه در گروه های قومی خاص شایع تر است.
زنانی که دارای جهش های ژنی خاصی مانند جهش BRCA1 یا BRCA2 هستند، خطر ابتلا به سرطان سینه را افزایش می دهند. این زنان همچنین خطر ابتلا به سرطان تخمدان را افزایش می دهند و ممکن است خطر ابتلا به سرطان های دیگر را نیز افزایش دهند. مردانی که دارای ژن جهش یافته مرتبط با سرطان سینه هستند نیز در معرض خطر ابتلا به سرطان سینه هستند.
آزمایشاتی وجود دارد که می تواند ژن های جهش یافته را تشخیص دهد این آزمایشات ژنتیکی گاهی برای اعضای خانواده هایی که در معرض خطر ابتلا به سرطان هستند انجام می شود. برای اطلاعات بیشتر به ژنتیک سرطان سینه و زنان مراجعه کنید.
استفاده از برخی داروها و سایر عوامل خطر ابتلا به سرطان سینه را کاهش می دهد.
هر چیزی که احتمال ابتلا به بیماری را کاهش دهد، عامل محافظتی نامیده می شود.
عوامل محافظتی برای سرطان سینه عبارتند از:
مصرف هر یک از موارد زیر:
هورمون درمانی فقط با استروژن پس از هیسترکتومی.
تعدیل کننده های انتخابی گیرنده استروژن (SERMs).
مهارکننده های آروماتاز
قرار گرفتن کمتر بافت سینه با استروژن ساخته شده توسط بدن. این می تواند نتیجه این موارد باشد:
اوایل بارداری
شیر دادن.
ورزش کافی
داشتن هر یک از مراحل زیر:
ماستکتومی برای کاهش خطر ابتلا به سرطان.
اوفورکتومی برای کاهش خطر ابتلا به سرطان.
فرسایش تخمدان.
علائم سرطان سینه شامل توده یا تغییر در سینه است.
این علائم و سایر علائم ممکن است ناشی از سرطان سینه یا سایر شرایط باشد. در صورت داشتن هر یک از موارد زیر با پزشک خود مشورت کنید:
توده یا ضخیم شدن در یا نزدیک سینه یا در ناحیه زیر بغل.
تغییر در اندازه یا شکل سینه.
گودی یا چرک در پوست سینه.
یک نوک پستان به سمت داخل سینه بچرخد.
مایعات به غیر از شیر مادر از نوک پستان به خصوص اگر خونی باشد.
پوست پوسته پوسته، قرمز یا متورم روی سینه، نوک پستان یا آرئول (ناحیه تیره پوست اطراف نوک پستان).
فرورفتگی هایی در سینه که شبیه پوست پرتقال است به نام پیو نارنجی.
آزمایشاتی که سینه ها را بررسی می کند برای تشخیص سرطان سینه استفاده می شود.
در صورت مشاهده هرگونه تغییر در سینه با پزشک خود مشورت کنید. آزمایش ها و روش های زیر ممکن است مورد استفاده قرار گیرد:
معاینه فیزیکی و تاریخچه سلامت: معاینه بدن برای بررسی علائم کلی سلامت، از جمله بررسی علائم بیماری، مانند توده ها یا هر چیز دیگری که غیرعادی به نظر می رسد. تاریخچه ای از عادات سلامتی بیمار و بیماری ها و درمان های گذشته نیز گرفته می شود.
معاینه بالینی پستان (CBE): معاینه پستان توسط پزشک یا سایر متخصصان سلامت. پزشک با دقت سینه ها و زیر بازوها را برای توده ها یا هر چیز دیگری که غیرعادی به نظر می رسد احساس می کند.
ماموگرافی: عکسبرداری با اشعه ایکس از پستان.
معاینه اولتراسوند: روشی که در آن امواج صوتی پرانرژی (اولتراسوند) از بافت ها یا اندام های داخلی منعکس شده و پژواک ایجاد می کنند. پژواک ها تصویری از بافت های بدن را تشکیل می دهند که سونوگرافی نامیده می شود. عکس را می توان چاپ کرد تا بعداً مشاهده شود.
ام آر آی (تصویربرداری رزونانس مغناطیسی): روشی که از آهنربا، امواج رادیویی و کامپیوتر برای تهیه مجموعه ای از تصاویر دقیق از هر دو سینه استفاده می کند. این روش تصویربرداری تشدید مغناطیسی هسته ای (NMRI) نیز نامیده می شود.
ام آر آی سینه روشی است که از امواج رادیویی، آهنربای قوی و کامپیوتر برای ایجاد تصاویر دقیق از داخل سینه استفاده می کند. یک رنگ کنتراست ممکن است به داخل ورید (نشان داده نشده) تزریق شود تا بافت های سینه در تصاویر MRI راحت تر دیده شوند. MRI ممکن است همراه با سایر تست های تصویربرداری پستان برای تشخیص سرطان سینه یا سایر تغییرات غیر طبیعی در پستان استفاده شود. همچنین ممکن است برای غربالگری سرطان سینه در برخی از افرادی که در معرض خطر بالای این بیماری هستند استفاده شود. توجه: قسمت داخلی تصویر MRI از داخل هر دو سینه را نشان می دهد.
تصویربرداری سرطان (TCIA).
مطالعات شیمی خون: روشی که در آن نمونه خون برای اندازه گیری مقدار مواد خاصی که توسط اندام ها و بافت های بدن در خون آزاد می شود، بررسی می شود. مقدار غیرمعمول (بیشتر یا کمتر از حد طبیعی) یک ماده می تواند نشانه بیماری باشد.
بیوپسی: برداشتن سلولها یا بافتها بهمنظور مشاهده آنها در زیر میکروسکوپ توسط پاتولوژیست برای بررسی علائم سرطان. اگر توده ای در پستان پیدا شود، ممکن است بیوپسی انجام شود.
چهار نوع بیوپسی برای بررسی سرطان سینه استفاده می شود:
بیوپسی اکسیزیونال: برداشتن یک توده کامل از بافت.
بیوپسی برشی: برداشتن بخشی از یک توده یا نمونه ای از بافت.
بیوپسی هسته: برداشتن بافت با استفاده از یک سوزن پهن.
بیوپسی آسپیراسیون با سوزن ظریف (FNA): برداشتن بافت یا مایع با استفاده از یک سوزن نازک.
در صورت یافتن سرطان، آزمایشاتی برای مطالعه سلول های سرطانی انجام می شود.
تصمیم گیری در مورد بهترین درمان بر اساس نتایج این آزمایشات است. آزمایش ها اطلاعاتی در مورد:
سرطان با چه سرعتی ممکن است رشد کند
چقدر احتمال دارد که سرطان در بدن پخش شود.
درمان های خاص تا چه حد ممکن است موثر باشند.
احتمال عود سرطان چقدر است.
تست ها شامل موارد زیر است:
تست گیرنده استروژن و پروژسترون: آزمایشی برای اندازه گیری میزان گیرنده های استروژن و پروژسترون (هورمون ها) در بافت سرطانی. اگر تعداد گیرنده های استروژن و پروژسترون بیش از حد طبیعی باشد، سرطان گیرنده استروژن ویا پروژسترون مثبت نامیده می شود. این نوع سرطان سینه ممکن است سریعتر رشد کند. نتایج آزمایش نشان می دهد که آیا درمان برای مسدود کردن استروژن و پروژسترون ممکن است از رشد سرطان جلوگیری کند یا خیر.
آزمایش گیرنده نوع 2 فاکتور رشد اپیدرمی انسانی (HER2/neu): یک آزمایش آزمایشگاهی برای اندازهگیری تعداد ژنهای HER2/neu و میزان پروتئین HER2/neu در نمونهای از بافت. اگر ژن های HER2/neu بیشتر یا سطوح پروتئین HER2/neu بالاتر از حد طبیعی باشد، سرطان HER2/neu مثبت یا HER2 مثبت نامیده می شود. این نوع سرطان سینه ممکن است سریعتر رشد کند و احتمال انتشار آن به سایر قسمتهای بدن بیشتر است. سرطان را می توان با داروهایی که پروتئین HER2/neu را هدف قرار می دهند، مانند تراستوزوماب و پرتوزوماب درمان کرد.
آزمایشهای چند ژنی: آزمایشهایی که در آن نمونههایی از بافت برای بررسی همزمان فعالیت ژنهای متعدد مورد مطالعه قرار میگیرند. این آزمایشها ممکن است به پیشبینی اینکه آیا سرطان به سایر قسمتهای بدن گسترش مییابد یا عود میکند.
انواع مختلفی از آزمایش های چند ژنی وجود دارد. آزمایشهای چند ژنی زیر در آزمایشهای بالینی مورد مطالعه قرار گرفتهاند:
Oncotype DX: این آزمایش به پیش بینی اینکه آیا سرطان پستان در مراحل اولیه که گیرنده استروژن مثبت و گره منفی است به سایر قسمت های بدن سرایت می کند یا خیر کمک می کند. اگر خطر گسترش سرطان زیاد باشد، ممکن است شیمی درمانی برای کاهش خطر انجام شود.
MammaPrint: یک آزمایش آزمایشگاهی که در آن فعالیت ژن 70 مختلف در بافت سرطان سینه زنان مبتلا به سرطان تهاجمی پستان در مراحل اولیه که به غدد لنفاوی گسترش نیافته یا به 3 یا کمتر غدد لنفاوی گسترش یافته است، بررسی میشود. سطح فعالیت این ژن ها به پیش بینی اینکه آیا سرطان سینه به سایر قسمت های بدن گسترش می یابد یا عود می کند کمک می کند. اگر آزمایش نشان دهد که خطر گسترش یا عود سرطان زیاد است، ممکن است شیمی درمانی برای کاهش خطر انجام شود.
بر اساس این آزمایشات، سرطان سینه به عنوان یکی از انواع زیر توصیف می شود:
گیرنده هورمونی مثبت (گیرنده استروژن و یا پروژسترون مثبت) یا گیرنده هورمونی منفی (گیرنده استروژن و یا پروژسترون منفی).
HER2 مثبت یا HER2 منفی.
سه گانه منفی (گیرنده استروژن، گیرنده پروژسترون و HER2 منفی).
این اطلاعات به پزشک کمک می کند تا تصمیم بگیرد که کدام درمان برای سرطان شما بهتر عمل می کند.
عوامل خاصی بر پیش آگهی (احتمال بهبودی) و گزینه های درمانی تأثیر می گذارند.
پیش آگهی و گزینه های درمانی به موارد زیر بستگی دارد:
مرحله سرطان (اندازه تومور و اینکه آیا فقط در پستان است یا به غدد لنفاوی یا سایر نقاط بدن گسترش یافته است).
نوع سرطان سینه.
سطوح گیرنده استروژن و گیرنده پروژسترون در بافت تومور.
سطوح گیرنده فاکتور رشد اپیدرمی نوع 2 (HER2/neu) در بافت تومور.
این که آیا بافت تومور سه گانه منفی است (سلول هایی که گیرنده های استروژن، گیرنده های پروژسترون، یا سطوح بالای HER2/neu ندارند).
تومور با چه سرعتی در حال رشد است.
احتمال عود تومور (بازگشت) چقدر است.
سن زن، سلامت عمومی و وضعیت یائسگی (این که آیا یک زن هنوز دوره های قاعدگی دارد).
این که آیا سرطان به تازگی تشخیص داده شده است یا عود کرده است.
مراحل سرطان سینه
امتیاز کلیدی
پس از تشخیص سرطان سینه، آزمایشهایی انجام میشود تا مشخص شود سلولهای سرطانی در سینه یا سایر قسمتهای بدن گسترش یافتهاند یا خیر.
سه راه برای گسترش سرطان در بدن وجود دارد.
سرطان ممکن است از جایی که شروع شده به سایر قسمت های بدن سرایت کند.
در سرطان پستان، مرحله بر اساس اندازه و محل تومور اولیه، گسترش سرطان به غدد لنفاوی مجاور یا سایر قسمتهای بدن، درجه تومور و وجود بیومارکرهای خاص است.
سیستم TNM برای توصیف اندازه تومور اولیه و گسترش سرطان به غدد لنفاوی مجاور یا سایر قسمتهای بدن استفاده میشود.
تومور (T). اندازه و محل تومور.
گره لنفاوی (N). اندازه و محل غدد لنفاوی که سرطان در آن گسترش یافته است.
متاستاز (M). گسترش سرطان به سایر قسمت های بدن.
سیستم درجه بندی برای توصیف سرعت احتمال رشد و گسترش تومور سینه استفاده می شود.
آزمایش نشانگر زیستی برای یافتن اینکه آیا سلول های سرطان سینه گیرنده های خاصی دارند یا خیر استفاده می شود.
سیستم TNM، سیستم درجه بندی و وضعیت نشانگر زیستی برای کشف مرحله سرطان پستان ترکیب می شوند.
با پزشک خود صحبت کنید تا دریابید که مرحله سرطان سینه شما چیست و چگونه از آن برای برنامه ریزی بهترین درمان برای شما استفاده می شود.
درمان سرطان سینه تا حدی به مرحله بیماری بستگی دارد.
پس از تشخیص سرطان سینه، آزمایشهایی انجام میشود تا مشخص شود سلولهای سرطانی در سینه یا سایر قسمتهای بدن گسترش یافتهاند یا خیر.
فرآیندی که برای کشف اینکه آیا سرطان در سینه یا سایر قسمتهای بدن گسترش یافته است مرحلهبندی نامیده میشود. اطلاعات جمع آوری شده از مراحل مرحله بندی مرحله بیماری را تعیین می کند. دانستن مرحله برای برنامه ریزی درمان مهم است. نتایج برخی از آزمایشات مورد استفاده برای تشخیص سرطان سینه نیز برای مرحله بندی بیماری مورد استفاده قرار می گیرد.
آزمایشها و روشهای زیر نیز ممکن است در فرآیند مرحلهبندی استفاده شوند:
بیوپسی غدد لنفاوی دیده بان: برداشتن غده لنفاوی دیده بان در حین جراحی. غدد لنفاوی دیده بان اولین گره لنفاوی در گروهی از غدد لنفاوی است که تخلیه لنفاوی را از تومور اولیه دریافت می کند. این اولین غده لنفاوی است که احتمال دارد سرطان از تومور اولیه به آن سرایت کند. یک ماده رادیواکتیو و یا رنگ آبی در نزدیکی تومور تزریق می شود. این ماده یا رنگ از طریق مجاری لنفاوی به غدد لنفاوی جریان می یابد. اولین غده لنفاوی دریافت کننده ماده یا رنگ برداشته می شود. یک آسیب شناس بافت را زیر میکروسکوپ می بیند تا سلول های سرطانی را جستجو کند. اگر سلول های سرطانی یافت نشد، ممکن است نیازی به برداشتن غدد لنفاوی بیشتری نباشد. گاهی اوقات، یک گره لنفاوی دیده بان در بیش از یک گروه از گره ها یافت می شود.
اشعه ایکس قفسه سینه: عکسبرداری با اشعه ایکس از اندام ها و استخوان های داخل قفسه سینه. اشعه ایکس نوعی پرتو انرژی است که می تواند از بدن عبور کند و روی فیلم برود و تصویری از نواحی داخل بدن ایجاد کند.
سی تی اسکن (CAT scan): روشی که یک سری تصاویر دقیق از نواحی داخل بدن، از زوایای مختلف گرفته می شود. تصاویر توسط یک کامپیوتر متصل به دستگاه اشعه ایکس ساخته شده اند. رنگ ممکن است به داخل ورید تزریق شود یا بلعیده شود تا به اندام ها یا بافت ها کمک کند واضح تر نشان داده شوند. به این روش توموگرافی کامپیوتری، توموگرافی کامپیوتری یا توموگرافی محوری کامپیوتری نیز گفته می شود.
اسکن استخوان: روشی برای بررسی اینکه آیا سلول هایی که به سرعت تقسیم می شوند، مانند سلول های سرطانی، در استخوان وجود دارد یا خیر. مقدار بسیار کمی از مواد رادیواکتیو به داخل سیاهرگ تزریق می شود و از طریق جریان خون حرکت می کند. مواد رادیواکتیو در استخوان های مبتلا به سرطان جمع می شوند و توسط اسکنر شناسایی می شوند.
اسکن PET (اسکن توموگرافی نشر پوزیترون): روشی برای یافتن سلول های تومور بدخیم در بدن. مقدار کمی گلوکز رادیواکتیو (قند) به داخل سیاهرگ تزریق می شود. اسکنر PET در اطراف بدن می چرخد و تصویری از محل مصرف گلوکز در بدن ایجاد می کند. سلولهای تومور بدخیم در تصویر روشنتر نشان داده میشوند، زیرا نسبت به سلولهای طبیعی فعالتر هستند و گلوکز بیشتری میگیرند.
سه راه برای گسترش سرطان در بدن وجود دارد.
سرطان می تواند از طریق بافت، سیستم لنفاوی و خون پخش شود:
بافت. سرطان از جایی که شروع شد با رشد به مناطق مجاور گسترش می یابد.
سیستم لنفاوی. سرطان از جایی که شروع شد با ورود به سیستم لنفاوی گسترش می یابد. سرطان از طریق عروق لنفاوی به سایر قسمت های بدن می رود.
خون. سرطان از جایی که شروع شد با ورود به خون گسترش می یابد. سرطان از طریق رگ های خونی به سایر قسمت های بدن می رود.
سرطان ممکن است از جایی که شروع شده به سایر قسمت های بدن سرایت کند.
هنگامی که سرطان به قسمت دیگری از بدن گسترش می یابد، متاستاز نامیده می شود. سلول های سرطانی از جایی که شروع شده اند (تومور اولیه) جدا می شوند و از طریق سیستم لنفاوی یا خون حرکت می کنند.
سیستم لنفاوی. سرطان وارد سیستم لنفاوی می شود، از طریق عروق لنفاوی حرکت می کند و یک تومور (تومور متاستاتیک) در قسمت دیگری از بدن تشکیل می دهد.
خون. سرطان وارد خون می شود، از طریق رگ های خونی حرکت می کند و یک تومور (تومور متاستاتیک) در قسمت دیگری از بدن تشکیل می دهد.
تومور متاستاتیک همان نوع سرطان تومور اولیه است. به عنوان مثال، اگر سرطان سینه به استخوان گسترش یابد، سلول های سرطانی در استخوان در واقع سلول های سرطان سینه هستند. این بیماری سرطان سینه متاستاتیک است نه سرطان استخوان.
بسیاری از مرگ و میرهای ناشی از سرطان زمانی ایجاد می شوند که سرطان از تومور اصلی حرکت می کند و به بافت ها و اندام های دیگر گسترش می یابد. به این سرطان متاستاتیک می گویند.
در سرطان پستان، مرحله بر اساس اندازه و محل تومور اولیه، گسترش سرطان به غدد لنفاوی مجاور یا سایر قسمتهای بدن، درجه تومور و وجود بیومارکرهای خاص است.
برای برنامه ریزی بهترین درمان و درک پیش آگهی خود، دانستن مرحله سرطان سینه مهم است.
3 نوع گروه مرحله سرطان سینه وجود دارد:
مرحله پیش آگهی بالینی ابتدا برای تعیین مرحله برای همه بیماران بر اساس تاریخچه سلامت، معاینه فیزیکی، آزمایش های تصویربرداری (در صورت انجام) و بیوپسی استفاده می شود. مرحله پیش آگهی بالینی با سیستم TNM، درجه تومور و وضعیت نشانگر زیستی (ER، PR، HER2) توصیف می شود. در مرحله بندی بالینی، از ماموگرافی یا سونوگرافی برای بررسی غدد لنفاوی از نظر علائم سرطان استفاده می شود.
مرحله پیش آگهی پاتولوژیک پس از آن برای بیمارانی که اولین درمان خود را جراحی می کنند استفاده می شود. مرحله پیش آگهی پاتولوژیک بر اساس تمام اطلاعات بالینی، وضعیت نشانگرهای زیستی و نتایج آزمایشات آزمایشگاهی از بافت پستان و غدد لنفاوی برداشته شده در طی جراحی است.
مرحله آناتومیک بر اساس اندازه و گسترش سرطان است که توسط سیستم TNM توصیف شده است. مرحله آناتومیک در نقاطی از جهان که آزمایش نشانگر زیستی در دسترس نیست استفاده می شود. در ایالات متحده استفاده نمی شود.
سیستم TNM برای توصیف اندازه تومور اولیه و گسترش سرطان به غدد لنفاوی مجاور یا سایر قسمتهای بدن استفاده میشود.
برای سرطان سینه، سیستم TNM تومور را به شرح زیر توصیف می کند:
تومور (T). اندازه و محل تومور.
اندازه تومور اغلب بر حسب میلی متر (میلی متر) یا سانتی متر اندازه گیری می شود. موارد رایجی که می توان برای نشان دادن اندازه تومور در میلی متر استفاده کرد عبارتند از: یک نوک مداد تیز (1 میلی متر)، یک نقطه مداد رنگی جدید (2 میلی متر)، یک پاک کن بالای مداد (5 میلی متر)، یک نخود (10 میلی متر)، یک بادام زمینی (20 میلی متر) و یک لیمو (50 میلی متر).
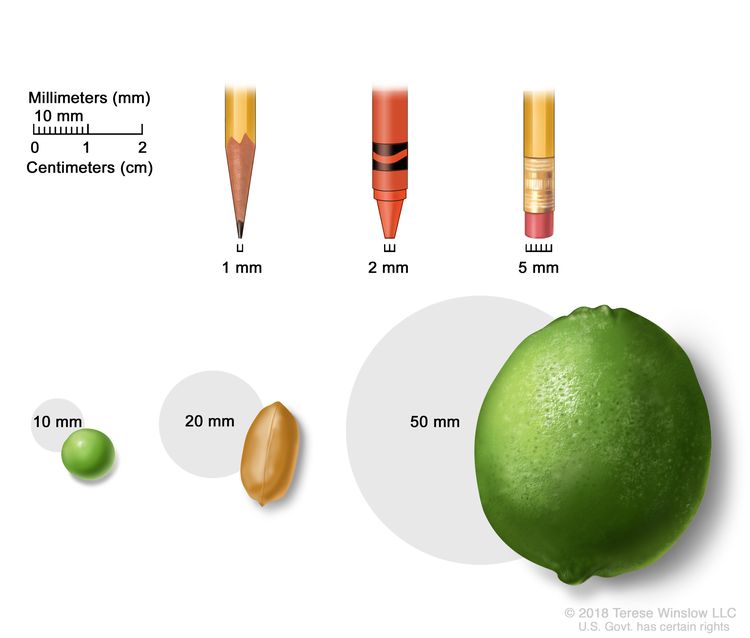
TX: تومور اولیه قابل ارزیابی نیست.
T0: هیچ نشانه ای از تومور اولیه در پستان وجود ندارد.
Tis: کارسینوم درجا. نوع 2 سرطان پستان در محل وجود دارد:
Tis (DCIS): DCIS وضعیتی است که در آن سلولهای غیرطبیعی در پوشش مجرای سینه یافت میشوند. سلول های غیرطبیعی در خارج از مجرا به سایر بافت های سینه گسترش نیافته اند. در برخی موارد، DCIS ممکن است به سرطان سینه مهاجم تبدیل شود که می تواند به بافت های دیگر گسترش یابد. در حال حاضر هیچ راهی برای دانستن اینکه کدام ضایعات می توانند تهاجمی شوند وجود ندارد.
تیس (بیماری پاگت): بیماری پاژه نوک پستان وضعیتی است که در آن سلولهای غیرطبیعی در سلولهای پوست نوک پستان یافت میشوند و ممکن است به آرئول گسترش یابند. طبق سیستم TNM مرحله بندی نمی شود. اگر بیماری پاژه و سرطان مهاجم پستان وجود داشته باشد، سیستم TNM برای مرحله بندی سرطان مهاجم پستان استفاده می شود.
T1: تومور 20 میلی متر یا کوچکتر است. بسته به اندازه تومور، 4 زیر گروه از تومور T1 وجود دارد:
T1mi: تومور 1 میلی متر یا کوچکتر است.
T1a: تومور بزرگتر از 1 میلی متر است اما بزرگتر از 5 میلی متر نیست.
T1b: تومور بزرگتر از 5 میلی متر است اما بزرگتر از 10 میلی متر نیست.
T1c: تومور بزرگتر از 10 میلی متر است اما بزرگتر از 20 میلی متر نیست.
T2: تومور بزرگتر از 20 میلی متر است اما بزرگتر از 50 میلی متر نیست.
T3: تومور بزرگتر از 50 میلی متر است.
T4: تومور به عنوان یکی از موارد زیر توصیف می شود:
T4a: تومور در دیواره قفسه سینه رشد کرده است.
T4b: تومور به داخل پوست رشد کرده است - زخم روی سطح پوست سینه ایجاد شده است، ندول های تومور کوچک در همان سینه تومور اولیه تشکیل شده است، و یا تورم پوست روی سینه وجود دارد. .
T4c: تومور به دیواره قفسه سینه و پوست رشد کرده است.
T4d: سرطان سینه التهابی - یک سوم یا بیشتر از پوست روی سینه قرمز و متورم است (به نام peau d’orange).
گره لنفاوی (N). اندازه و محل غدد لنفاوی که سرطان در آن گسترش یافته است.
هنگامی که غدد لنفاوی با جراحی برداشته می شوند و توسط پاتولوژیست زیر میکروسکوپ بررسی می شوند، مرحله بندی پاتولوژیک برای توصیف غدد لنفاوی استفاده می شود. مرحله پاتولوژیک غدد لنفاوی در زیر توضیح داده شده است.
NX: غدد لنفاوی را نمی توان ارزیابی کرد.
N0: هیچ نشانه ای از سرطان در غدد لنفاوی، یا خوشه های کوچکی از سلول های سرطانی که بزرگتر از 0.2 میلی متر در غدد لنفاوی نباشند.
N1: سرطان به عنوان یکی از موارد زیر توصیف می شود:
N1mi: سرطان به غدد لنفاوی زیر بغل گسترش یافته است و بزرگتر از 0.2 میلی متر است اما بزرگتر از 2 میلی متر نیست.
N1a: سرطان به 1 تا 3 غدد لنفاوی زیر بغل گسترش یافته است و سرطان حداقل در یکی از غدد لنفاوی بزرگتر از 2 میلی متر است.
N1b: سرطان به غدد لنفاوی نزدیک استخوان سینه در همان سمت بدن که تومور اولیه است گسترش یافته است و سرطان بزرگتر از 0.2 میلی متر است و با بیوپسی غدد لنفاوی دیده بان پیدا می شود. سرطان در غدد لنفاوی زیر بغل یافت نمی شود.
N1c: سرطان به 1 تا 3 غدد لنفاوی زیر بغل گسترش یافته است و سرطان حداقل در یکی از غدد لنفاوی بزرگتر از 2 میلی متر است. سرطان همچنین با بیوپسی غدد لنفاوی دیده بان در غدد لنفاوی نزدیک استخوان سینه در همان سمت بدن به عنوان تومور اولیه یافت می شود.
N2: سرطان به عنوان یکی از موارد زیر توصیف می شود:
N2a: سرطان به 4 تا 9 غدد لنفاوی زیر بغل گسترش یافته است و سرطان حداقل در یکی از غدد لنفاوی بزرگتر از 2 میلی متر است.
N2b: سرطان به غدد لنفاوی نزدیک استخوان سینه گسترش یافته است و سرطان با آزمایش های تصویربرداری پیدا می شود. سرطان در غدد لنفاوی زیر بغل با بیوپسی غدد لنفاوی دیده بان یا تشریح غدد لنفاوی یافت نمی شود.
N3: سرطان به عنوان یکی از موارد زیر توصیف می شود:
N3a: سرطان به 10 یا بیشتر غدد لنفاوی زیر بغل گسترش یافته است و سرطان در حداقل یکی از غدد لنفاوی بزرگتر از 2 میلی متر است یا سرطان به غدد لنفاوی زیر استخوان ترقوه گسترش یافته است.
N3b: سرطان به 1 تا 9 غدد لنفاوی زیر بغل گسترش یافته است و سرطان حداقل در یکی از غدد لنفاوی بزرگتر از 2 میلی متر است. سرطان به غدد لنفاوی نزدیک استخوان سینه نیز گسترش یافته است و سرطان با آزمایش های تصویربرداری مشخص می شود.
یا سرطان به 4 تا 9 غدد لنفاوی زیر بغل گسترش یافته است و سرطان در حداقل یکی از غدد لنفاوی بزرگتر از 2 میلی متر است. سرطان همچنین به غدد لنفاوی نزدیک استخوان سینه در همان سمت بدن که تومور اولیه است گسترش یافته است و سرطان بزرگتر از 0.2 میلی متر است و با بیوپسی غدد لنفاوی نگهبان پیدا می شود.
N3c: سرطان به غدد لنفاوی بالای استخوان ترقوه در همان سمت بدن که تومور اولیه است گسترش یافته است.
هنگامی که غدد لنفاوی با استفاده از ماموگرافی یا سونوگرافی بررسی می شوند، مرحله بندی بالینی نامیده می شود. مرحله بندی بالینی غدد لنفاوی در اینجا توضیح داده نشده است.
متاستاز (M). گسترش سرطان به سایر قسمت های بدن.
M0: هیچ نشانه ای از گسترش سرطان به سایر قسمت های بدن وجود ندارد.
M1: سرطان به سایر قسمت های بدن، اغلب استخوان ها، ریه ها، کبد یا مغز گسترش یافته است. اگر سرطان به غدد لنفاوی دور گسترش یافته باشد، سرطان در غدد لنفاوی بزرگتر از 0.2 میلی متر است. این سرطان سرطان سینه متاستاتیک نامیده می شود.
سیستم درجه بندی برای توصیف سرعت احتمال رشد و گسترش تومور سینه استفاده می شود.
سیستم درجه بندی یک تومور را بر اساس میزان غیرطبیعی بودن سلول ها و بافت های سرطانی در زیر میکروسکوپ و سرعت رشد و گسترش سلول های سرطانی توصیف می کند. سلول های سرطانی درجه پایین بیشتر شبیه سلول های طبیعی هستند و نسبت به سلول های سرطانی درجه بالا تمایل به رشد و انتشار کندتر دارند. برای تشریح میزان غیرطبیعی بودن سلول ها و بافت سرطانی، آسیب شناس سه ویژگی زیر را ارزیابی می کند:
چه مقدار از بافت تومور دارای مجاری طبیعی پستان است.
اندازه و شکل هسته ها در سلول های تومور.
تعداد سلول های تقسیم شونده وجود دارد، که نشان دهنده سرعت رشد و تقسیم سلول های تومور است.
برای هر ویژگی، آسیب شناس امتیازی از 1 تا 3 را تعیین می کند. امتیاز «1» به این معنی است که سلولها و بافت تومور شبیهترین سلولها و بافتهای طبیعی هستند و نمره «3» به این معنی است که سلولها و بافتها غیرطبیعیترین به نظر میرسند. امتیازهای هر ویژگی با هم جمع می شوند تا امتیاز کلی بین 3 تا 9 به دست آید.
سه درجه ممکن است:
نمره کل از 3 تا 5: G1 (درجه پایین یا خوب متمایز شده).
نمره کل 6 تا 7: G2 (درجه متوسط یا متوسط متمایز).
نمره کل 8 تا 9: G3 (نمره بالا یا با تمایز ضعیف).
آزمایش نشانگر زیستی برای یافتن اینکه آیا سلول های سرطان سینه گیرنده های خاصی دارند یا خیر استفاده می شود.
سلولهای سالم پستان و برخی از سلولهای سرطان سینه دارای گیرندههایی (بیومارکر) هستند که به هورمونهای استروژن و پروژسترون متصل میشوند. این هورمون ها برای رشد و تقسیم سلول های سالم و برخی از سلول های سرطان سینه مورد نیاز هستند. برای بررسی این بیومارکرها، نمونههایی از بافت حاوی سلولهای سرطان سینه در طول بیوپسی یا جراحی برداشته میشوند. نمونه ها در آزمایشگاه آزمایش می شوند تا ببینند که آیا سلول های سرطانی پستان گیرنده های استروژن یا پروژسترون دارند یا خیر.
نوع دیگری از گیرنده (بیومارکر) که در سطح تمام سلول های سرطان سینه یافت می شود HER2 نام دارد. گیرنده های HER2 برای رشد و تقسیم سلول های سرطان سینه مورد نیاز است.
برای سرطان سینه، آزمایش بیومارکر شامل موارد زیر است:
گیرنده استروژن (ER). اگر سلول های سرطان سینه گیرنده های استروژن داشته باشند، سلول های سرطانی ER مثبت (ER+) نامیده می شوند. اگر سلول های سرطانی پستان گیرنده های استروژن نداشته باشند، سلول های سرطانی ER منفی (ER-) نامیده می شوند.
گیرنده پروژسترون (PR). اگر سلول های سرطان سینه گیرنده های پروژسترون داشته باشند، سلول های سرطانی PR مثبت (PR+) نامیده می شوند. اگر سلول های سرطانی پستان گیرنده های پروژسترون نداشته باشند، سلول های سرطانی PR منفی (PR-) نامیده می شوند.
گیرنده فاکتور رشد اپیدرمی نوع 2 انسانی (HER2/neu یا HER2). اگر سلولهای سرطانی پستان مقادیر بیشتری از گیرندههای HER2 روی سطح خود داشته باشند، سلولهای سرطانی HER2 مثبت (HER2+) نامیده میشوند. اگر سلول های سرطانی سینه مقدار طبیعی HER2 روی سطح خود داشته باشند، سلول های سرطانی HER2 منفی (HER2-) نامیده می شوند. سرطان پستان HER2+ نسبت به سرطان پستان HER2- احتمال رشد و تقسیم سریعتر دارد.
گاهی اوقات سلول های سرطانی سینه سه گانه منفی یا سه گانه مثبت توصیف می شوند.
منفی سه گانه. اگر سلولهای سرطانی پستان گیرندههای استروژن، گیرندههای پروژسترون یا گیرندههای HER2 بیشتر از حد طبیعی نداشته باشند، سلولهای سرطانی سه گانه منفی نامیده میشوند.
مثبت سه گانه اگر سلولهای سرطان سینه گیرندههای استروژن، گیرندههای پروژسترون و مقدار بیشتری از گیرندههای HER2 داشته باشند، سلولهای سرطانی سهگانه مثبت نامیده میشوند.
دانستن وضعیت گیرنده استروژن، گیرنده پروژسترون و گیرنده HER2 برای انتخاب بهترین درمان مهم است. داروهایی وجود دارند که می توانند از اتصال گیرنده ها به هورمون های استروژن و پروژسترون جلوگیری کرده و از رشد سرطان جلوگیری کنند. داروهای دیگری ممکن است برای مسدود کردن گیرندههای HER2 روی سطح سلولهای سرطان سینه و جلوگیری از رشد سرطان استفاده شوند.
سیستم TNM، سیستم درجه بندی و وضعیت نشانگر زیستی برای کشف مرحله سرطان پستان ترکیب می شوند.
در اینجا 3 مثال آورده شده است که سیستم TNM، سیستم درجه بندی و وضعیت نشانگر زیستی را ترکیب می کند تا مرحله سرطان پستان پیش آگهی پاتولوژیک را برای زنی که اولین درمانش جراحی بود، پیدا کند:
اگر اندازه تومور 30 میلیمتر (T2) باشد، به غدد لنفاوی مجاور (N0) گسترش نیافته باشد، به قسمتهای دوردست بدن گسترش نیابد (M0) و این است:
درجه 1
HER2+
ER-
سرطان مرحله IIA است.
اگر اندازه تومور 53 میلیمتر (T3) باشد، به 4 تا 9 غدد لنفاوی زیر بغل گسترش یافته باشد (N2)، به سایر قسمتهای بدن گسترش نیابد (M0) و:
درجه 2
HER2+
ER+
تومور مرحله IIIA است.
اگر اندازه تومور 65 میلیمتر (T3) باشد، به 3 غدد لنفاوی زیر بغل گسترش یافته باشد (N1a)، به ریهها (M1) گسترش یافته باشد:
درجه 1
HER2+
ER-
سرطان مرحله IV (سرطان متاستاتیک پستان) است.
با پزشک خود صحبت کنید تا دریابید که مرحله سرطان سینه شما چیست و چگونه از آن برای برنامه ریزی بهترین درمان برای شما استفاده می شود.
پس از جراحی، پزشک شما یک گزارش پاتولوژی دریافت می کند که اندازه و محل تومور اولیه، گسترش سرطان به غدد لنفاوی مجاور، درجه تومور و وجود بیومارکرهای خاص را توضیح می دهد. گزارش پاتولوژی و سایر نتایج آزمایش برای تعیین مرحله سرطان سینه شما استفاده می شود.
احتمالا سوالات زیادی برای شما پیش می آید. از پزشک خود بخواهید توضیح دهد که چگونه مرحلهبندی برای تصمیمگیری بهترین گزینهها برای درمان سرطان شما استفاده میشود و اینکه آیا آزمایشهای بالینی ممکن است برای شما مناسب باشد یا خیر.
درمان سرطان سینه تا حدی به مرحله بیماری بستگی دارد.
برای گزینه های درمانی کارسینوم مجرای درجا (DCIS)، به درمان کارسینوم مجرای درجا مراجعه کنید.
برای گزینه های درمانی سرطان پستان مرحله I، مرحله II، مرحله IIIA، و مرحله IIIC قابل عمل، به درمان سرطان پستان زودرس، موضعی یا قابل عمل مراجعه کنید.
برای گزینه های درمانی مرحله IIIB، مرحله غیر قابل عمل IIIC و سرطان سینه التهابی، به درمان سرطان التهابی پستان موضعی پیشرفته مراجعه کنید.
برای گزینه های درمانی سرطانی که در نزدیکی ناحیه ای که برای اولین بار در آن شکل گرفته عود کرده است (مانند سینه، در پوست پستان، در دیواره قفسه سینه، یا در غدد لنفاوی مجاور)، به درمان سرطان عود کننده پستان موضعی مراجعه کنید.
برای گزینه های درمانی سرطان سینه مرحله IV (متاستاتیک) یا سرطان سینه که در نقاط دوردست بدن عود کرده است، به درمان سرطان سینه متاستاتیک مراجعه کنید.
سرطان سینه التهابی
در سرطان سینه التهابی، سرطان به پوست سینه گسترش یافته و سینه قرمز و متورم به نظر می رسد و احساس گرما می کند. قرمزی و گرما به این دلیل رخ می دهد که سلول های سرطانی عروق لنفاوی پوست را مسدود می کنند. پوست سینه ممکن است ظاهری گودی به نام peau d’orange (مانند پوست پرتقال) را نشان دهد. ممکن است هیچ توده ای در سینه وجود نداشته باشد که بتوان آن را احساس کرد. سرطان سینه التهابی ممکن است مرحله IIIB، مرحله IIIC یا مرحله IV باشد.
انواع درمان سرطان سینه
انواع مختلفی از درمان برای بیماران مبتلا به سرطان سینه وجود دارد.
انواع درمان زیر استفاده می شود:
عمل جراحی
پرتو درمانی
شیمی درمانی
هورمون درمانی
درمان هدفمند
ایمونوتراپی
انواع جدیدی از درمان در آزمایشات بالینی در حال آزمایش هستند.
درمان سرطان سینه ممکن است عوارض جانبی ایجاد کند.
ممکن است نیاز به آزمایشات بعدی باشد.
انواع مختلفی از درمان برای بیماران مبتلا به سرطان سینه وجود دارد.
شما و تیم مراقبت از سرطان تان برای تصمیم گیری در مورد برنامه درمانی خود، که ممکن است شامل بیش از یک نوع درمان باشد، با یکدیگر همکاری خواهید کرد. عوامل زیادی مانند مرحله و درجه سرطان، وجود بیومارکرهای خاص، سلامت کلی شما و ترجیحات شما در نظر گرفته می شود. برنامه شما شامل اطلاعاتی در مورد سرطان، اهداف درمان، گزینه های درمانی و عوارض جانبی احتمالی و طول درمان مورد انتظار خواهد بود.
صحبت با تیم مراقبت از سرطان قبل از شروع درمان در مورد انتظارات مفید خواهد بود. شما باید یاد بگیرید که قبل از شروع درمان چه کاری باید انجام دهید، در حین انجام آن چه احساسی خواهید داشت و به چه نوع کمکی نیاز خواهید داشت. برای کسب اطلاعات بیشتر، به سوالاتی که باید از پزشک در مورد درمان خود بپرسید مراجعه کنید.
انواع درمان زیر استفاده می شود:
عمل جراحی
اکثر بیماران مبتلا به سرطان سینه برای برداشتن سرطان جراحی می شوند.
بیوپسی غدد لنفاوی دیده بان برداشتن غده لنفاوی دیده بان در حین جراحی است. غدد لنفاوی دیده بان اولین گره لنفاوی در گروهی از غدد لنفاوی است که تخلیه لنفاوی را از تومور اولیه دریافت می کند. این اولین غده لنفاوی است که احتمال دارد سرطان از تومور اولیه به آن سرایت کند. یک ماده رادیواکتیو و یا رنگ آبی در نزدیکی تومور تزریق می شود. این ماده یا رنگ از طریق مجاری لنفاوی به غدد لنفاوی جریان می یابد. اولین غده لنفاوی دریافت کننده ماده یا رنگ برداشته می شود. یک آسیب شناس بافت را زیر میکروسکوپ می بیند تا سلول های سرطانی را جستجو کند. اگر سلول های سرطانی یافت نشد، ممکن است نیازی به برداشتن غدد لنفاوی بیشتری نباشد. گاهی اوقات، یک گره لنفاوی نگهبان در بیش از یک گروه از گره ها یافت می شود. پس از بیوپسی غدد لنفاوی دیده بان، جراح تومور را با استفاده از جراحی حفظ پستان یا ماستکتومی خارج می کند. اگر سلولهای سرطانی یافت شوند، غدد لنفاوی بیشتری از طریق یک برش جداگانه برداشته میشوند. به این عمل دیسکسیون غدد لنفاوی می گویند.
انواع جراحی شامل موارد زیر است:
جراحی حفظ پستان عملی است برای برداشتن سرطان و برخی بافتهای طبیعی اطراف آن، اما نه خود سینه. اگر سرطان در نزدیکی آن باشد، ممکن است بخشی از دیواره قفسه سینه نیز برداشته شود. این نوع جراحی ممکن است لامپکتومی، ماستکتومی جزئی، ماستکتومی سگمنتال، کوادرانکتومی یا جراحی حفظ سینه نیز نامیده شود.
ماستکتومی کامل، جراحی برای برداشتن کل پستان مبتلا به سرطان است. به این روش ماستکتومی ساده نیز می گویند. ممکن است برخی از غدد لنفاوی زیر بازو برداشته شده و از نظر سرطان بررسی شوند. این ممکن است همزمان با جراحی سینه یا بعد از آن انجام شود. این کار از طریق یک برش جداگانه انجام می شود.
ماستکتومی رادیکال اصلاح شده جراحی برای برداشتن کل پستان مبتلا به سرطان است. این ممکن است شامل برداشتن نوک پستان، آرئول (پوست تیره رنگ اطراف نوک پستان) و پوست روی سینه باشد. بیشتر غدد لنفاوی زیر بازو نیز برداشته می شوند.
ممکن است قبل از جراحی برای برداشتن تومور شیمی درمانی انجام شود. هنگامی که قبل از جراحی انجام می شود، شیمی درمانی تومور را کوچک می کند و مقدار بافتی را که باید در طول جراحی برداشته شود، کاهش می دهد. درمان انجام شده قبل از جراحی، درمان قبل از عمل یا درمان نئوادجوانت نامیده می شود.
پس از اینکه پزشک تمام سرطان هایی را که در زمان جراحی مشاهده می شود برداشت، ممکن است به برخی از بیماران پرتودرمانی، شیمی درمانی، درمان هدفمند یا هورمون درمانی پس از جراحی داده شود تا سلول های سرطانی باقی مانده را از بین ببرد. درمان پس از جراحی برای کاهش خطر بازگشت سرطان، درمان پس از عمل یا درمان کمکی نامیده می شود.
اگر بیمار قرار است ماستکتومی کند، بازسازی سینه (جراحی برای بازسازی شکل سینه پس از ماستکتومی) ممکن است در نظر گرفته شود. بازسازی سینه ممکن است در زمان ماستکتومی یا مدتی بعد از آن انجام شود. سینه بازسازی شده ممکن است با بافت (غیر سینه) خود بیمار یا با استفاده از ایمپلنت های پر شده با سالین یا ژل سیلیکون ساخته شود.
پرتو درمانی
پرتودرمانی نوعی درمان سرطان است که از اشعه ایکس پرانرژی یا انواع دیگر پرتوها برای کشتن سلولهای سرطانی یا جلوگیری از رشد آنها استفاده میکند. دو نوع پرتودرمانی وجود دارد:
پرتودرمانی خارجی از دستگاهی در خارج از بدن برای ارسال پرتو به ناحیهای از بدن مبتلا به سرطان استفاده میکند.
پرتودرمانی داخلی از یک ماده رادیواکتیو استفاده میکند که در سوزنها، دانهها، سیمها یا کاتترهایی که مستقیماً در داخل یا نزدیک سرطان قرار میگیرند، مهر و موم شده است.
نحوه انجام پرتودرمانی به نوع و مرحله سرطان تحت درمان بستگی دارد. پرتودرمانی خارجی برای درمان سرطان سینه استفاده می شود. پرتودرمانی داخلی با استرانسیم-89 (یک رادیونوکلئید) برای تسکین درد استخوان ناشی از سرطان سینه که به استخوانها گسترش یافته است، استفاده میشود. استرانسیوم 89 به داخل ورید تزریق می شود و به سطح استخوان ها می رود. تشعشع آزاد می شود و سلول های سرطانی در استخوان ها را از بین می برد.
شیمی درمانی
در شیمی درمانی از داروهایی برای متوقف کردن رشد سلول های سرطانی استفاده می کند، یا از طریق کشتن سلول ها یا با جلوگیری از تقسیم آنها. شیمی درمانی برای سرطان سینه معمولا سیستمیک است، به این معنی که به داخل ورید تزریق می شود یا از طریق دهان انجام می شود. وقتی این داروها به این روش داده شوند، وارد جریان خون می شوند تا به سلول های سرطانی در سراسر بدن برسند.
هورمون درمانی
هورمون درمانی (که درمان غدد درون ریز نیز نامیده می شود) رشد تومورهای حساس به هورمون را با مسدود کردن توانایی بدن برای تولید هورمون یا با تداخل با اثرات هورمون ها بر سلول های سرطان سینه، کند یا متوقف می کند. هورمون ها موادی هستند که توسط غدد بدن ساخته شده و در جریان خون گردش می کنند. برخی از هورمون ها می توانند باعث رشد برخی سرطان ها شوند. اگر آزمایشها نشان دهند که سلولهای سرطانی دارای مکانهایی هستند که هورمونها میتوانند به آن متصل شوند (گیرنده)، از داروها، جراحی یا پرتودرمانی برای کاهش تولید هورمونها یا جلوگیری از عملکرد آنها استفاده میشود. به این عمل ابلیشن تخمدان می گویند.
انواع هورمون درمانی برای سرطان سینه عبارتند از:
درمان با مهارکننده آروماتاز (مانند آناستروزول، لتروزول یا اگزمستان).
فولوسترانت
درمان آگونیست با هورمون آزادکننده هورمون جسم زرد (LHRH) (مانند گوسرلین یا لوپرولید).
مژسترول استات
تاموکسیفن
درمان هدفمند
درمان هدفمند از داروها یا مواد دیگر برای شناسایی و حمله به سلول های سرطانی خاص استفاده می کند. پزشک شما ممکن است آزمایشهای نشانگر زیستی را برای کمک به پیشبینی پاسخ شما به برخی داروهای درمانی هدفمند پیشنهاد کند. درباره تست بیومارکر برای درمان سرطان بیشتر بدانید. چندین نوع درمان هدفمند برای درمان سرطان سینه استفاده می شود.
آنتی بادی های مونوکلونال پروتئین های سیستم ایمنی هستند که در آزمایشگاه برای درمان بسیاری از بیماری ها از جمله سرطان ساخته می شوند. به عنوان یک درمان سرطان، این آنتی بادی ها می توانند به یک هدف خاص روی سلول های سرطانی یا سلول های دیگر که ممکن است به رشد سلول های سرطانی کمک کنند، بچسبند. آنتیبادیها میتوانند سلولهای سرطانی را بکشند، رشد آنها را مسدود کنند یا از گسترش آنها جلوگیری کنند. آنتی بادی های مونوکلونال از طریق انفوزیون داده می شوند. آنها ممکن است به تنهایی یا برای حمل داروها، سموم یا مواد رادیواکتیو مستقیماً به سلول های سرطانی استفاده شوند. آنتی بادی های مونوکلونال ممکن است در ترکیب با شیمی درمانی به عنوان درمان کمکی استفاده شوند.
آنتی بادی های مونوکلونال مورد استفاده برای درمان سرطان سینه عبارتند از:
مارگتوکسیماب
پرتوزوماب
ساسیتوزوماب گوویتکان
تراستوزوماب
تراستوزوماب دروکستکان
مهارکننده های تیروزین کیناز سیگنال های مورد نیاز برای رشد تومورها را مسدود می کنند. مهارکننده های تیروزین کیناز ممکن است همراه با سایر داروهای ضد سرطان به عنوان درمان کمکی استفاده شوند. مهارکنندههای تیروزین کیناز که برای درمان سرطان سینه HER2 مثبت استفاده میشوند عبارتند از:
لاپاتینیب
نراتینیب
توکاتینیب
مهارکنندههای کیناز وابسته به سیکلین، پروتئینهایی به نام کینازهای وابسته به سیکلین را که باعث رشد سلولهای سرطانی میشوند، مسدود میکنند. مهارکننده های CDK ممکن است همراه با هورمون درمانی، مانند فولوسترانت یا لتروزول، برای درمان سرطان پستان HER2 منفی گیرنده هورمونی تجویز شوند. مهارکننده های CDK که برای درمان سرطان سینه استفاده می شوند عبارتند از:
abemaciclib
alpelisib
پالبوسیکلیب
ریبوسیکلیب
ملکول هدف مهارکنندههای راپامایسین (mTOR) پروتئینی به نام mTOR را مسدود میکند که ممکن است از رشد سلولهای سرطانی جلوگیری کرده و از رشد رگهای خونی جدیدی که تومورها به رشد نیاز دارند، جلوگیری کند. مهارکنندههای mTOR که برای درمان سرطان پستان HER2 منفی که گیرنده هورمونی مثبت است استفاده میشوند عبارتند از:
اورولیموس
مهارکننده های PARP ترمیم DNA را مسدود کرده و ممکن است باعث مرگ سلول های سرطانی شوند. مهارکنندههای PARP که برای درمان سرطان پستان HER2 منفی با جهش در ژن BRCA1 یا BRCA2 استفاده میشوند و عبارتند از:
اولاپاریب
تالازوپاریب
ایمونوتراپی
ایمونوتراپی به سیستم ایمنی فرد کمک می کند تا با سرطان مبارزه کند. پزشک ممکن است آزمایشهای نشانگر زیستی را برای کمک به پیشبینی پاسخ شما به برخی داروهای ایمونوتراپی پیشنهاد کند. درباره تست بیومارکر برای درمان سرطان بیشتر بدانید.
مهارکنندههای ایمنپوینت نوعی ایمونوتراپی هستند که برای درمان سرطان سینه استفاده میشوند:
مهارکننده های ایمن، پروتئین هایی به نام نقاط بازرسی را که توسط برخی از انواع سلول های سیستم ایمنی مانند سلول های T و برخی سلول های سرطانی ساخته می شوند، مسدود می کنند. این نقاط بازرسی کمک می کند تا پاسخ های ایمنی بیش از حد قوی نباشند و گاهی اوقات می توانند سلول های T را از کشتن سلول های سرطانی باز دارند. هنگامی که این نقاط بازرسی مسدود می شوند، سلول های T می توانند سلول های سرطانی را بهتر از بین ببرند. مهارکننده های ایمن که برای درمان سرطان سینه استفاده می شوند عبارتند از:
پمبرولیزوماب
این دارو به بیش از یک روش برای از بین بردن سلول های سرطانی عمل می کند. همچنین به عنوان درمان هدفمند در نظر گرفته می شود زیرا تغییرات یا مواد خاصی را در سلول های سرطانی هدف قرار می دهد.
درباره ایمونوتراپی برای درمان سرطان و عوارض جانبی ایمونوتراپی بیشتر بدانید.
انواع جدیدی از درمان در آزمایشات بالینی در حال آزمایش هستند.
کارآزمایی بالینی درمانی یک مطالعه تحقیقاتی است که به منظور کمک به بهبود درمان های فعلی یا به دست آوردن اطلاعات در مورد درمان های جدید برای بیماران مبتلا به سرطان انجام می شود. برای برخی از بیماران، شرکت در کارآزمایی بالینی ممکن است یک گزینه باشد.
از جستجوی کارآزمایی بالینی ما برای یافتن کارآزماییهای بالینی سرطان با پشتیبانی NCI که بیماران را میپذیرند، استفاده کنید. میتوانید کارآزماییها را بر اساس نوع سرطان، سن بیمار و محل انجام کارآزماییها جستجو کنید.
برای کسب اطلاعات بیشتر در مورد آزمایشات بالینی، به اطلاعات کارآزمایی های بالینی برای بیماران و مراقبان مراجعه کنید.
درمان سرطان سینه ممکن است عوارض جانبی ایجاد کند.
برای اطلاعات در مورد عوارض جانبی که در طول درمان سرطان شروع می شود، به صفحه عوارض جانبی ما مراجعه کنید.
برخی از درمانهای سرطان سینه ممکن است عوارض جانبی ایجاد کند که ماهها یا سالها پس از پایان درمان ادامه پیدا کند یا ظاهر شود. به این اثرات دیررس می گویند.
اثرات دیررس پرتودرمانی رایج نیست، اما ممکن است شامل موارد زیر باشد:
التهاب ریه پس از پرتودرمانی به پستان، به ویژه هنگامی که شیمی درمانی همزمان انجام می شود.
لنف ادم بازو، به ویژه هنگامی که پرتودرمانی پس از تشریح غدد لنفاوی انجام می شود. برای اطلاعات بیشتر، لنف ادم را ببینید.
در زنان کمتر از 45 سال که پس از ماستکتومی، پرتودرمانی دیواره قفسه سینه را دریافت میکنند، ممکن است خطر ابتلا به سرطان سینه در سینه دیگر بیشتر باشد.
اثرات دیررس شیمی درمانی به داروهای مورد استفاده بستگی دارد، اما ممکن است شامل موارد زیر باشد:
نارسایی قلبی.
لخته شدن خون.
یائسگی زودرس
سرطان دوم، مانند سرطان خون.
اثرات دیررس درمان هدفمند با تراستوزوماب، لاپاتینیب یا پرتوزوماب ممکن است شامل موارد زیر باشد:
مشکلات قلبی، مانند نارسایی قلبی.
ممکن است نیاز به آزمایشات بعدی باشد.
برخی از آزمایشهایی که برای تشخیص یا مرحلهبندی سرطان انجام شدهاند ممکن است تکرار شوند. برخی از آزمایشها تکرار میشوند تا ببینند درمان چقدر خوب کار میکند. تصمیم گیری در مورد ادامه، تغییر یا توقف درمان ممکن است بر اساس نتایج این آزمایش ها باشد. گاهی اوقات به این تست ها تست های پیگیری یا چک آپ می گویند.
درمان سرطان پستان زودرس، موضعی یا قابل عمل
برای کسب اطلاعات در مورد درمان های ذکر شده در زیر، به بخش بررسی اجمالی گزینه های درمان مراجعه کنید.
درمان سرطان پستان زودرس، موضعی یا قابل جراحی ممکن است شامل موارد زیر باشد:
عمل جراحی
جراحی حفظ پستان و بیوپسی غدد لنفاوی نگهبان. اگر سرطان در غدد لنفاوی یافت شود، ممکن است تشریح غدد لنفاوی انجام شود.
ماستکتومی رادیکال اصلاح شده جراحی بازسازی سینه نیز ممکن است انجام شود.
پرتودرمانی بعد از عمل
برای زنانی که تحت عمل جراحی حفظ سینه قرار گرفتهاند، پرتودرمانی به کل پستان داده میشود تا احتمال عود سرطان کاهش یابد. پرتودرمانی ممکن است به غدد لنفاوی این ناحیه نیز داده شود.
برای زنانی که ماستکتومی رادیکال اصلاح شده انجام داده اند، در صورت صحت هر یک از موارد زیر، ممکن است پرتودرمانی برای کاهش احتمال عود سرطان انجام شود:
سرطان در 4 یا بیشتر غدد لنفاوی یافت شد.
سرطان به بافت اطراف غدد لنفاوی گسترش یافته بود.
تومور بزرگ بود.
توموری نزدیک به بافت نزدیک لبههای جایی که تومور برداشته شده یا در آن باقی مانده است.
درمان سیستمیک بعد از عمل
درمان سیستمیک استفاده از داروهایی است که می توانند وارد جریان خون شده و به سلول های سرطانی در سراسر بدن برسند. درمان سیستمیک بعد از عمل برای کاهش احتمال بازگشت سرطان پس از جراحی برای برداشتن تومور انجام می شود.
درمان سیستمیک بعد از عمل بسته به اینکه:
تومور گیرنده هورمونی منفی یا مثبت است.
تومور HER2 منفی یا مثبت است.
تومور گیرنده هورمونی منفی و HER2 منفی (سه گانه منفی) است.
اندازه تومور.
در زنان پیش از یائسگی با تومورهای گیرنده هورمونی مثبت، ممکن است نیازی به درمان بیشتری نباشد یا درمان پس از عمل شامل موارد زیر باشد:
درمان با تاموکسیفن با یا بدون شیمی درمانی.
درمان و درمان تاموکسیفن برای توقف یا کاهش میزان استروژن ساخته شده توسط تخمدان ها. ممکن است از دارودرمانی، جراحی برای برداشتن تخمدان ها یا پرتودرمانی برای تخمدان استفاده شود.
درمان و درمان با مهارکننده آروماتاز برای توقف یا کاهش میزان استروژن ساخته شده توسط تخمدان ها. ممکن است از دارودرمانی، جراحی برای برداشتن تخمدان ها یا پرتودرمانی برای تخمدان استفاده شود.
در زنان یائسه با تومورهای گیرنده هورمونی مثبت، ممکن است نیازی به درمان بیشتری نباشد یا درمان پس از عمل شامل موارد زیر باشد:
درمان با مهارکننده آروماتاز با یا بدون شیمی درمانی.
تاموکسیفن و به دنبال آن درمان با مهارکننده آروماتاز، با یا بدون شیمی درمانی.
در زنانی که تومورهای گیرنده هورمونی منفی دارند، ممکن است نیازی به درمان بیشتری نباشد یا درمان بعد از عمل شامل موارد زیر باشد:
شیمی درمانی
در زنان مبتلا به تومور HER2 منفی، درمان پس از عمل ممکن است شامل موارد زیر باشد:
شیمی درمانی
در زنان با تومورهای کوچک HER2 مثبت و بدون سرطان در غدد لنفاوی، ممکن است نیازی به درمان بیشتری نباشد. اگر سرطان در غدد لنفاوی وجود داشته باشد یا تومور بزرگ باشد، درمان پس از عمل ممکن است شامل موارد زیر باشد:
شیمی درمانی و درمان هدفمند (تراستوزوماب).
هورمون درمانی، مانند تاموکسیفن یا درمان با مهارکننده آروماتاز، برای تومورهایی که گیرنده هورمونی نیز مثبت هستند.
در زنانی که تومورهای کوچک گیرنده هورمونی منفی و HER2 منفی (سه گانه منفی) دارند و سرطان در غدد لنفاوی ندارند، ممکن است نیازی به درمان بیشتری نباشد. اگر سرطان در غدد لنفاوی وجود داشته باشد یا تومور بزرگ باشد، درمان پس از عمل ممکن است شامل موارد زیر باشد:
شیمی درمانی
پرتو درمانی.
کارآزمایی بالینی یک رژیم شیمی درمانی جدید.
کارآزمایی بالینی درمان با مهارکننده PARP.
درمان سیستمیک قبل از عمل
درمان سیستمیک استفاده از داروهایی است که می توانند وارد جریان خون شده و به سلول های سرطانی در سراسر بدن برسند. درمان سیستمیک قبل از عمل برای کوچک کردن تومور قبل از جراحی انجام می شود.
شیمیدرمانی قبل از عمل ممکن است جراحی حفظ پستان را در بیمارانی که واجد شرایط نیستند، ممکن کند. شیمی درمانی قبل از عمل ممکن است نیاز به تشریح غدد لنفاوی را در بیماران مبتلا به بیماری که به غدد لنفاوی گسترش یافته است کاهش دهد.
در زنان یائسه با تومورهای گیرنده هورمونی مثبت، درمان قبل از عمل ممکن است شامل موارد زیر باشد:
شیمی درمانی
هورمون درمانی، مانند تاموکسیفن یا درمان با مهارکننده آروماتاز، برای زنانی که نمی توانند شیمی درمانی کنند.
در زنان یائسه با تومورهای گیرنده هورمونی مثبت، درمان قبل از عمل ممکن است شامل موارد زیر باشد:
کارآزمایی بالینی هورمون درمانی، مانند تاموکسیفن یا درمان با مهارکننده آروماتاز.
در زنان مبتلا به تومورهای HER2 مثبت، درمان قبل از عمل ممکن است شامل موارد زیر باشد:
شیمی درمانی و درمان هدفمند (تراستوزوماب).
درمان هدفمند (پرتوزوماب).
در زنان مبتلا به تومورهای HER2 منفی یا تومورهای منفی سه گانه، درمان قبل از عمل ممکن است شامل موارد زیر باشد:
شیمی درمانی
کارآزمایی بالینی یک رژیم شیمی درمانی جدید.
کارآزمایی بالینی ایمونوتراپی
برای بیماران مبتلا به بیماری سه گانه منفی یا HER2 مثبت، پاسخ به درمان قبل از عمل ممکن است به عنوان راهنما در انتخاب بهترین درمان پس از جراحی استفاده شود.
از جستجوی کارآزمایی بالینی ما برای یافتن کارآزماییهای بالینی سرطان با پشتیبانی NCI که بیماران را میپذیرند، استفاده کنید. میتوانید کارآزماییها را بر اساس نوع سرطان، سن بیمار و محل انجام آزمایشها جستجو کنید.
درمان سرطان پستان موضعی پیشرفته یا التهابی
درمان سرطان پستان پیشرفته یا التهابی موضعی ترکیبی از درمانهایی است که ممکن است شامل موارد زیر باشد:
جراحی (جراحی حفظ پستان یا ماستکتومی کامل) با تشریح غدد لنفاوی.
شیمی درمانی قبل و یا بعد از جراحی.
پرتودرمانی بعد از جراحی.
هورمون درمانی پس از جراحی برای تومورهایی که گیرنده استروژن مثبت یا گیرنده استروژن ناشناخته هستند.
درمان هدفمند (تراستوزوماب و پرتوزوماب).
آزمایشهای بالینی که داروهای جدید ضد سرطان، ترکیبهای دارویی جدید و روشهای جدید درمان را آزمایش میکنند.
از جستجوی کارآزمایی بالینی ما برای یافتن کارآزماییهای بالینی سرطان با پشتیبانی NCI که بیماران را میپذیرند، استفاده کنید. میتوانید کارآزماییها را بر اساس نوع سرطان، سن بیمار و محل انجام آزمایشها جستجو کنید.
درمان سرطان پستان عود کننده موضعی
برای کسب اطلاعات در مورد درمان های ذکر شده در زیر، به بخش بررسی اجمالی گزینه های درمان مراجعه کنید.
درمان سرطان پستان عودکننده موضعی (سرطانی که پس از درمان در پستان، دیواره قفسه سینه یا در غدد لنفاوی مجاور عود کرده است) ممکن است شامل موارد زیر باشد:
شیمی درمانی
هورمون درمانی برای تومورهایی که گیرنده هورمونی مثبت هستند.
پرتو درمانی.
عمل جراحی.
درمان هدفمند (تراستوزوماب و پرتوزوماب).
درمان سرطان سینه متاستاتیک
گزینه های درمانی برای سرطان سینه متاستاتیک (سرطانی که به نقاط دوردست بدن گسترش یافته است) ممکن است شامل موارد زیر باشد:
هورمون درمانی
در زنان یائسه که به تازگی سرطان سینه متاستاتیک تشخیص داده شده است که گیرنده هورمونی آنها مثبت است یا اگر وضعیت گیرنده هورمونی مشخص نباشد، درمان ممکن است شامل موارد زیر باشد:
درمان با تاموکسیفن
درمان با مهارکننده آروماتاز (آناستروزول، لتروزول یا اگزمستان). گاهی اوقات درمان با مهارکننده کیناز وابسته به سیکلین (palbociclib، ribociclib، abemaciclib یا alpelisib) نیز انجام می شود.
در زنان پیش از یائسگی که به تازگی سرطان سینه متاستاتیکی که گیرنده هورمونی آنها مثبت است تشخیص داده شده است، درمان ممکن است شامل موارد زیر باشد:
تاموکسیفن، آگونیست LHRH یا هر دو.
درمان با مهارکننده کیناز وابسته به سیکلین (ribociclib).
در زنانی که تومورهای آنها گیرنده هورمونی مثبت یا گیرنده هورمونی ناشناخته است و فقط به استخوان یا بافت نرم گسترش می یابد و تحت درمان با تاموکسیفن قرار گرفته اند، درمان ممکن است شامل موارد زیر باشد:
درمان با مهارکننده آروماتاز
سایر هورمون درمانی مانند مژسترول استات، درمان با استروژن یا آندروژن، یا درمان ضد استروژن مانند فولوسترانت.
درمان هدفمند
در زنان مبتلا به سرطان سینه متاستاتیک که گیرنده هورمونی مثبت است و به درمانهای دیگر پاسخ نداده است، گزینهها ممکن است شامل درمان هدفمند مانند:
مهارکننده های تراستوزوماب، لاپاتینیب، پرتوزوماب یا mTOR.
درمان با مهارکننده کیناز وابسته به سیکلین (palbociclib، ribociclib یا abemaciclib) که ممکن است با هورمون درمانی ترکیب شود.
در زنان مبتلا به سرطان سینه متاستاتیک که HER2 مثبت است، درمان ممکن است شامل موارد زیر باشد:
درمان هدفمند مانند تراستوزوماب، تراستوزوماب دروکستکان، پرتوزوماب، مارگتوکسیماب یا لاپاتینیب.
درمان هدفمند با توکاتینیب، یک مهارکننده تیروزین کیناز که با تراستوزوماب و کپسیتابین استفاده میشود.
در زنان مبتلا به سرطان سینه متاستاتیک که HER2 منفی است، با جهش در ژنهای BRCA1 یا BRCA2، و با شیمیدرمانی درمان شدهاند، درمان ممکن است شامل موارد زیر باشد:
درمان هدفمند با یک مهارکننده PARP (اولاپاریب یا تالازوپاریب).
شیمی درمانی
در زنان مبتلا به سرطان سینه متاستاتیک که گیرنده هورمونی منفی است، به هورمون درمانی پاسخ نداده، به اندامهای دیگر سرایت کرده یا علائمی ایجاد کرده است، درمان ممکن است شامل موارد زیر باشد:
شیمی درمانی با یک یا چند دارو.
شیمی درمانی و ایمونوتراپی
در زنان مبتلا به تومورهای پستان سه گانه منفی عود کننده، غیرقابل جراحی یا متاستاتیک که PD-L1 را بیان می کنند، درمان ممکن است شامل موارد زیر باشد:
شیمی درمانی و ایمونوتراپی (پمبرولیزوماب).
عمل جراحی
ماستکتومی کامل برای زنان با ضایعات باز یا دردناک پستان. پرتودرمانی ممکن است پس از جراحی انجام شود.
جراحی برای حذف سرطانی که به مغز یا ستون فقرات گسترش یافته است. پرتودرمانی ممکن است پس از جراحی انجام شود.
جراحی برای حذف سرطانی که به ریه گسترش یافته است.
جراحی برای ترمیم یا کمک به حمایت از استخوان های ضعیف یا شکسته. پرتودرمانی ممکن است پس از جراحی انجام شود.
جراحی برای برداشتن مایعی که در اطراف ریه یا قلب جمع شده است.
پرتو درمانی
پرتودرمانی استخوان ها، مغز، نخاع، سینه یا دیواره قفسه سینه برای تسکین علائم و بهبود کیفیت زندگی.
استرانسیوم 89 (یک رادیونوکلئید) برای تسکین درد ناشی از سرطان که به استخوان ها در سراسر بدن گسترش یافته است.
سایر گزینه های درمانی
سایر گزینه های درمانی برای سرطان سینه متاستاتیک عبارتند از:
درمان دارویی با بیس فسفونات ها یا دنوزوماب برای کاهش بیماری استخوان و درد زمانی که سرطان به استخوان گسترش یافته است. برای اطلاعات در مورد بیس فسفونات ها، به درد سرطان مراجعه کنید.
درمان کونژوگه آنتی بادی-دارو با ساسیتوزوماب گوویتکان برای بیماران خاص مبتلا به سرطان سینه سه گانه منفی متاستاتیک. ساسیتوزوماب گوویتکان همچنین برای بیماران خاص مبتلا به سرطان پستان گیرنده هورمون متاستاتیک مثبت و HER2 منفی تایید شده است.
کارآزمایی بالینی شیمی درمانی با دوز بالا با پیوند سلول های بنیادی.
آزمایشهای بالینی که داروهای جدید ضد سرطان، ترکیبهای دارویی جدید و روشهای جدید درمان را آزمایش میکنند.
از جستجوی کارآزمایی بالینی ما برای یافتن کارآزماییهای بالینی سرطان با پشتیبانی NCI که بیماران را میپذیرند، استفاده کنید. میتوانید کارآزماییها را بر اساس نوع سرطان، سن بیمار و محل انجام آزمایشها جستجو کنید.
درمان کارسینوم مجرای درجا (DCIS)
درمان کارسینوم مجرای درجا ممکن است شامل موارد زیر باشد:
جراحی حفظ پستان و پرتودرمانی، با یا بدون تاموکسیفن.
ماستکتومی کامل با یا بدون تاموکسیفن. ممکن است پرتودرمانی نیز انجام شود.
از جستجوی کارآزمایی بالینی ما برای یافتن کارآزماییهای بالینی سرطان با پشتیبانی NCI که بیماران را میپذیرند، استفاده کنید. میتوانید کارآزماییها را بر اساس نوع سرطان، سن بیمار و محل انجام آزمایشها جستجو کنید.
عوارض جانبی درمان
اکثر درمان های سرطان سینه دارای عوارض جانبی هستند. بسیاری از آنها با توقف درمان از بین می روند. برخی ممکن است بعداً ظاهر شوند. عوارض جانبی رایج عبارتند از:
حالت تهوع
افزایش یا کاهش وزن
خستگی
تورم بازو
ریزش مو
تغییرات پوست یا ناخن
زخم های دهان
علائم یائسگی، مانند گرگرفتگی
مشکل باردار شدن
افسردگی
مشکل خواب
مشکل در تفکر واضح ("شیمی مغز")
.jpg)

نظرات (0)